![]()
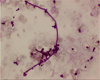
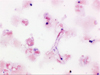
Die pulmonalen Manifestationen der Aspergillose sind mannigfaltig und reichen vom einfachen exogen-allergischen Asthma über die allergische bronchopulmonale Aspergillose (ABPA) und das Aspergillom bis zur invasive pulmonalen Aspergillose (IPA), die sich wiederum als angioinvasiv / tracheobronchiale oder disseminiert invasive Aspergillusinfektion darstellen kann. Eine erhöhte Schimmelpilzbelastung besteht bei positiver Umgebungsanamnese hinsichtlich Topfpflanzen, Tierställen, Biotonnen, Kompostierung, Gartenarbeit und Genuss von Fruchtsäften, weshalb von derartigen Expositionen bei immungeschwächten Personen abgeraten werden sollte. Die Diagnose der invasiven pulmonalen Aspergillose kann als gesichert gelten, wenn der Nachweis von Mycelien in der Gewebsbiopsie gelingt und eine positive Kultur aus dem gleichen Organ vorliegt.
Für die Verdachtsdiagnose, die zur Einleitung
der Therapie häufig ausreichen muss, reicht der Nachweis eines Lungeninfiltrats
und antibiotikarefraktäres Fieber beim Risikopatienten mit Therapieresistenz
trotz antibakterieller Therapie aus, verbunden mit einer positiven Kultur
aus Sputum oder BAL, einem positiven Aspergillus – Antigen (Galactomannan
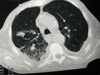
Ag- Test) im Blut oder charakteristischen CT – Befunden wie halo
sign, air crescent sign oder angiotropen Rundherden. Zur Therapie der
invasiven Aspergillose stehen neben Amphotericin
B neuerdings als besser verträgliche und teils auch
besser wirksame Alternativen Voriconazol
und Caspofungin
zur Verfügung. Die Überlegenheit vs. Amphotericin
B bei invasiven Aspergillosen ist für Voriconazol
belegt (Herbrecht et al. 2002). Voriconazol
hat Amphotericin B
bei Primärtherapie invasiver Aspergillosen
als Medikament der ersten Wahl abgelöst (AGIHO-Empfehlungen).
Peroral verabreichtes Intraconazol ist unzuverlässig bioverfügbar
(Spiegelbestimmungen erforderlich).
Bei der ABPA, deren Diagnosekriterien tabellarisch aufgeführt sind, steht dagegen die Glucocorticoidtherapie im Vordergrund; zur begleitenden antimykotischen Therapie liegen bislang die meisten Daten mit peroral verabreichtem Itraconazol vor.
|
! Diagnosekriterien der allergischen bronchopulmonalen Aspergillose:
|
 |
 |
 |
 |