![]()
Candida spp sind ubiquitäre, opportunistische Hefepilze, deren Pathogenität an das Vorliegen von begünstigenden Milieufaktoren und einer gestörten zellulären Immunabwehr gebunden ist. Candidainfektionen entstehen überwiegend endogen im Gefolge einer Besiedlung der oropharyngealen, gastrointestinalen und vaginalen Schleimhäute des Wirtsorganismus. Im Krankenhaus spielt die nosokomiale Erregerausbreitung unter prädisponierten Patientengruppen (Intensivstationen, Onkologie) eine zunehmend wichtige Rolle. Auch in der Normalbevölkerung werden Candida spp. nicht selten im Stuhl gefunden, ohne in diesem Kollektiv von pathogenetischer Bedeutung zu sein. Bei der Entwicklung invasiver Infektionen sind neben den zugrundeliegenden Immundefizienzen häufig Terrainveränderungen wie eine alterierte Schleimhautbarriere oder eine Störung der physiologischen Standortflora durch prolongierte antibakterielle Breitspektrumtherapie beteiligt.
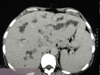
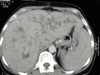
Die Lunge spielt als Manifestationsorgan der systemischen Candidiasis eine untergeordnete Rolle; so fanden sich in einer Studie zur Inzidenz invasiver Mykosen bei Intensivpatienten nur in 2% invasive Mykosen, darunter keine Candidainfektion der Lunge. Bei pulmonalen Candidainfektionen ist grundsätzlich ein hämatogener von einem aerogenen Infektionsweg zu unterscheiden. Meist handelt es sich um disseminierte Entzündungsherde mit perivaskulärer Ausbreitung und hämorrhagischen Infiltrationen, die eine hämatogene Aussaat wahrscheinlich machen. In der Regel sind dann auch weitere Organe betroffen. Aerogene Infektionen mit bronchopneumonischen Herden sind dagegen nur vereinzelt dokumentiert, obwohl der Candidanachweis in der bronchoalveolären Lavage und anderen respiratorischen Sekreten bei Intensivpatienten sehr häufig ist, auch in signifikanter Keimzahl. Meist handelt es sich hierbei also um Kontamination aus der oropharyngealen Flora, die nicht automatisch zur antimykotischen Therapie verleiten sollte. Abgesehen von Kostengesichtspunkten ist bei unkritischem Einsatz auch das Risiko der Selektion von Candidastämmen mit primärer (z.B. C. krusei) oder sekundärer Resistenz zu berücksichtigen. Verwertbare diagnostische Hinweise stellen dagegen ein hoher »Kolonisierungsindex« (mehrfacher Candidanachweis aus unterschiedlichen Materialien und Lokalisationen), eine positive Blutkultur oder der klinische Befund metastatischer Pilzabsiedlungen (z.B. Augenhintergrund) dar.
Therapeutisch stellen heute Azolderivate wie Fluconazol
die Mittel der Wahl zur Therapie von Candidainfektionen der Lunge dar.
Durch die Speziesverschiebung von C. albicans zu »non-albicans«
Stämmen ist mit einer geringeren Wirksamkeit von Fluconazol zu rechnen,
die alternative Therapiestrategien erfordert.
Eine neue Alternative stellt z.B. Voriconazol dar, welches auch bei »non-albicans«
Stämmen wirksam ist.
 |
 |
 |
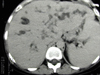 |
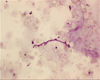
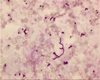
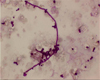
Pilzfäden im Direktpräparat: trotz eindrucksvoller Morphologie sind Candidainfektionen der Lunge beim nicht schwer immunsupprimierten Patienten eine Rarität.
 |
 |
 |
 |