![]()
Eine 77-jährige Patientin stellt sich mit dem Leitsymptom Dyspnoe vor. Etwas trockener Husten, kein Fieber. Sie leidet unter einem Leistungsknick und ist im Alltag nicht mehr belastbar. Sie raucht nicht, hat keine Haustiere. In ihrer Wohnung sind keine feuchten Wände auffällig.
 |
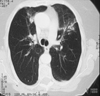 |
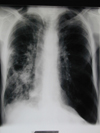
Im Röntgenbild sieht man beidseitige Unterlappeninfiltrate. Da bereits ambulant eine antibiotische Therapie mit einem Chinolon erfolglos durchgeführt worden war, wurde die Indikation zur invasiven Diagnostik gestellt.
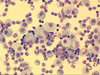 |
Befund der BAL:
Alveolarmakrophagen 61%, Eosinophile 19%, Lymphozyten 11%, Mastzellen 4%, Neutrophile 5%.
In der bronchoalveolären Lavage zeigte sich eine massive Vermehrung der eosinophilen Granulozyten, welche die Diagnose der chronisch eosinophilen Pneumonie sicherte. In der weiterführenden Labordiagnostik waren keine Autoantikörper nachweisbar, die Senkung war nur unspezifisch beschleunigt, eine CRP-Erhöhung bestand nicht.
Eine Stuhldiagnostik auf Wurmeier blieb negativ. Ebenso war die Medikamentenanamnese leer.
Kommentar
siehe chronisch eosinophile Pneumonie