![]()
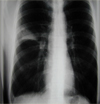
Ein 44jähriger, bislang gesunder Patient kommt in die Notaufnahme mit unklarem, hohem Fieber (40,2°C) nach Rückkehr von einem Namibia – Urlaub. Eine Malariaprophylaxe wurde nicht durchgeführt, obwohl der Patient sich im nördlichen Grenzgebiet mit endemischer Malaria aufhielt. Bei der körperlichen Untersuchung findet sich kein Fokus, auch weitere klinische Zeichen als Hinweis für die Quelle der Erkrankung fehlen. Im Labor zeigen sich erhebliche Entzündungszeichen (CRP 100 mg/l), mehrere unter der Verdachtsdiagnose Malaria abgenommene Blutausstriche einschließlich »dicker Tropfen« bleiben negativ. Eine Thoraxliegendaufnahme wird normal befundet.
Diagnose und Verlauf
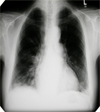
Da die Diagnose unklar ist und der Patient trotz hohem Fieber hämodynamisch und respiratorisch stabil wirkt, wird auf eine Therapie zunächst verzichtet und Blutkulturen abgenommen. Am nächsten Morgen wird bei unverändertem klinischem Befund nach erneuter Beurteilung der Röntgenaufnahme eine Kontrolle in Standardtechnik durchgeführt, die ein gut abgrenzbares segmentales Infiltrat (S3 re) zeigt. Unter Therapie mit Cefuroxim und Erythromycin entfiebert der Patient rasch und kann zügig in die ambulante Weiterbehandlung entlassen werden. In der Kultur wachsen erwartungsgemäß Pneumokokken.
 |
 |
Kommentar
Bei akutem Krankheitsbeginn und streng lobärem/segmentalen Infiltratmuster ist die Diagnose einer Pneumokokkenpneumonie auch ohne Erregernachweis sehr wahrscheinlich. Die Erkrankung befällt auch gesunde Personen ohne Risikofaktoren, die Erregervirulenz (80% der Erkrankungen werden durch 10% der in Deutschland endemischen Stämme hervorgerufen) spielt hierbei vermutlich eine wesentliche Rolle. Die Infektion ist bei vorher Gesunden bei rechtzeitigem Therapiebeginn problemlos auch ambulant zu behandeln. Die insgesamt zunehmend problematische Resistenzsituation insbesondere gegenüber Makroliden ist allerdings zu beachten.